Эндопротезирование тазобедренного сустава у пожилых
Переломы проксимального отдела бедренной кости составляют от 3,5 до 9,2% от всех переломов костей конечностей [2]. С возрастом эти показатели увеличиваются. Так, в конце прошлого века во всем мире ежегодно зарегистрировалось около 1,3 млн. таких переломов, а к 2050 г. ожидается рост до 4,5 млн. [2]. Остеопороз и осложнения этого заболевания явля¬ются одной из ведущих причин переломов проксимального отдела бедренного кости у больных старшей возрастной группы [3]. Общие расходы на лечение остеопоротичных переломов в США в 1995 году составили 13,7 млрд. долларов [1]. При неадекватном лечении переломов проксимального отдела бедренной кости пожилой человек прикован к постели, обостряются хронические заболевания, развиваются гипостатические осложнения. Консервативное лечение переломов проксимального отдела бедренной кости у пожилых людей в 26 – 80% приводит к летальному исходу в ближайшее время после травмы [1, 2]. Различные виды остеосинтеза у престарелых людей не дают желаемый результат в 15 – 70% [1, 5]. Нарушения процессов консолидации переломов развиваются в 22 – 74% [1, 6]. Неудовлетворительные результаты лечения прогрессируют с возрастом [2]. Большинство авторов отмечает значительное снижение летальности при раннем оперативном лечении и предлагают операцией выбора для больных пожилого и старческого возраста с переломами проксимального отдела бедренной кости - эндопротезирование [2]. По данным Самарского бюро МСЭК суммарная реабилитация больных с переломами проксимального отдела бедренной кости при консервативном лечении составляет только 12,3 %, а после эндопротезирования – 34,1% [4]. Это свидетельствует об огромной социальной значимости проблемы.
Цель исследования.
Изучить результаты лечения больных с переломами проксимального отдела бедренной кости у больных старшей возрастной группы при тотальном эндопротезировании тазобедренного сустава.
Материалы и методы.
Под нашим наблюдением находилось 236 больных, которым выполнено первичное эндопротезирование тазобедренного сустава по поводу переломов проксимального отдела бедренной кости. Мужчин - 111, женщин - 125. Среди лечившихся 171 пострадавший - старше 60 лет. Самому пожилому больному было 94 года. Пациентов от 60 до 70 лет – 84 (49,1% от всех оперированных преклонного возраста); от 71 до 80 лет – 61, соответственно 35,7%, и старше 80 лет – 26 пациентов – 15,2%.
Главной особенностью при лечении больных пожилого возраста было наличие у них сопутствующей патологии, отягощенного анамнеза. Так, патология сердечно - сосудистой системы диагностирована у 139 пациентов (81,3%), из них сочетание обширных инфарктов миокарда с формированием ишемической кардиомиопатии и НК II имело место у 26 больных (15,2%). Нарушения мозгового кровообращения с грубым неврологическим дефицитом отмечены у 17 больных (9,9%), различные формы сердечной аритмии диагностированы в 23 случаях (13,4%). Гипертоническая болезнь различной степени тяжести имела место у 126 пациентов (73,7%). Морбидное ожирение отмечалось у 72 лечившихся (42,1%).
По возможности, мы пытались выполнить операцию в максимально короткие сроки. Так, 22 пострадавших (12,9%) оперированы в течение 12 часов после поступления, 21 пациенту (12,3%) операция выполнена в течение первых суток. 94 больных (54,9%) прооперированы в первые 2-3 сут. и 34 пациента (19,9%) оперированы позже 3 суток. Переломы шейки бедренной кости имели место у 119 пострадавших (69,6%), переломы вертельной области получили 52 пациента (30,4%). Всем больным применяли передне – наружный доступ по Хартману, позволяющий при минимальной травматизации тканей и кровопотере достаточно быстро и удобно ревизовать сустав, удалить поврежденные фрагменты и импланировать эндопротез. Средняя продолжительность операции составила 37,7 ± 8,44 мин. (р ? 0,05), средняя операционная кровопотеря – 315,55 ± 33,72 мл (р ? 0,05). Дренаж удаляли через 16 – 24 часа. За это время по дренажу выделялось еще 379 ± 42,48 мл крови (р ? 0,05).
Абсолютными противопоказаниями к эндопротезированию тазобедренного сустава у лиц пожилого возраста считали наличие воспалительных очагов как в области планируемой операции, так и в отдаленных участках организма; генерализованную инфекцию; хроническую декомпенсированную сердечно – легочную и почечную недостаточность, (более III степени); любые острые заболевания, ожирение (более III степени), отсутствие самостоятельного передвижения до операции, психические расстройства (старческое слабоумие, и др.). Кроме того, учитывалась возможность ухода и помощи больным после выписки из стационара.
В качестве имплантов для эндопротезирования использовались тотальные эндопротезы тазобедренного сустава. Эндопротез ЭСИ (Россия) применен в 98 случаях, что составило 57,3%, фирмы Zimmer (США) у 70 пациентов, соответственно 40,9% и фирмы De Pue (США) в 3 случаях (1,7%). Бесцементная фиксация компонентов суставов применена при 43 операциях (25,1%), гибридная – у 85 пациентов (49,7%) и полностью цементная в 33 случаях (19,2%). При переломах вертельной области использовались ревизионные ножки (ЭСИ или Вагнера), позволяющие заместить поврежденный фрагмент проксимального отдела бедренной кости и достигнуть стабильной фиксации эндопротеза. Выбор способа фиксации имплантов зависел от степени выраженности остеопороза, характера изменений в вертлужной впадине и проксимальном отделе бедренной кости, а также ряда других факторов.
Учитывая характер операции и сопутствующую патологию, обуславливающие высокий риск развития тромботических осложнений и нарушений со стороны системного и центрального кровообращения в послеоперационном периоде и перед операцией, все больные получали по 0,4 мг клексана п/к и соответствующую корригирующую терапию. Дополнительно, с момента поступления в клинику, больные выполняли дыхательные упражнения по оригинальной методике, направленные на повышение устойчивости миокарда и периферического сосудистого русла к гиперкапнии (пятикратные циклы в сутки задержки дыхания по три в цикле под самостоятельным контролем). Операция выполнялась под субдуральной анестезией на уровне LI-II с введением 3,0 мл 0,5% раствора наропина. Для поддержания адекватной оксигенации проводилась инсуффляция 100% О2. Интраоперационный мониторинг имел рутинный характер: контроль степени седации по Ремсэй, оценка сенсорной и моторной (по Бромейджу) блокад, гемодинамического профиля и оксигеностатуса. В послеоперационном периоде продолжалась инфузионная, корригирующая терапия и усиленная гепаринизация под контролем показателей биохимической коагулограммы).
Результаты и обсуждение.
Особенностью раннего послеоперационного периода было то, что больные, оперированные позже 3-х сут. с момента поступления, гораздо сложнее и длительнее адаптировались к ходьбе на костылях и обслуживанию себя, чем пациенты, оперированные в течение первых суток после травмы. Так, из 43-х больных, оперированных по экстренным показаниям в первые сутки после травмы, 38 без посторонней помощи ходили на костылях и обслуживали себя уже к 8,42 ± 2,35 сут. после операции. Из группы больных, оперированных в течение первых 3-х суток и позже, период адаптации к ходьбе и самообслуживанию продолжался в среднем до 12,51±2,92 сут (р ? 0,05). Кроме того, осложнения застойного характера (пневмонии, динамическая кишечная непроходимость, нарушения мочеиспускания), имевшие место у 17 пациентов (9,9%), практически во всех случаях отмечены при поздних операциях. Осложнений гнойно – воспалительного характера в раннем послеоперационном периоде не наблюдали. Тромботические осложнения имели место у 4 пациентов пожилого возраста (2,3%), которые заключились в тромбоэмболии мелких ветвей лёгочной артерии с благоприятным исходом у двух пациентов и с летальным исходом также у двух пациентов (1,2%). Оба летальных исхода имели место у больных, оперированных на 5 и 7 сут. с момента травмы. У остальных больных тяжёлых, нарушений кровообращения в послеоперационном периоде не отмечено.
Анализу отдаленных результатов были подвергнуты данные обследования 95 пациентов, оперированных в срок от 6 мес. до 4 лет. В анализируемую группу вошли 59 женщин и 36 мужчин в возрасте от 62 до 81 года. Клиническая оценка результатов лечения проводилась по шкале Харриса для тазобедренного сустава (1969). При этом хорошие и отличные результаты (более 80 баллов) отмечены у 31 пациента (32,6%). Удовлетворительные результаты (70 – 79 баллов) имели место у 68 больных(71,6%), и неудовлетворительные результаты (менее 70 баллов) диагностированы у 2 пациентов (2,1%). Установлено, что в период от 6 мес. после операции и позже умерло 14 человек. Причина смерти не была связана с травмой и выполненным хирургическим пособием.
Таким образом, эндопротезирование тазобедренного сустава у больных пожилого и старческого возраста является высокоэффективным методом, однако имеет ряд существенных особенностей. По сложившейся практике, пожилых больных с переломами проксимального отдела бедренной кости крайне неохотно госпитализируют в стационары, а тем более оперируют. Такая практика обрекает больного на обездвиживание, развитие гиподинамических осложнений, несращение перелома и, зачастую, к летальному исходу. Использование в качестве лечебного пособия различных видов остеосинтеза, даже современными металлоконструкциями, также зачастую приводит к неудовлетворительным результатам лечения. Принципиальным моментов в послеоперационном периоде является ранняя активизация больного одновременно с коррекцией нарушений гомеостаза и профилактикой осложнений, связанных с наличием сопутствующих заболеваний.
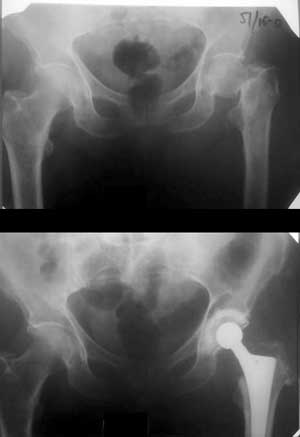
Клинический пример 1.
Больной М., 77 лет, поступил на лечение в ортопедическое отделение ОКБ г. Саратова 25.01.2007 г. Д-з: Медиальный перелом шейки левой бедренной кости. 25.01.2007 операция – тотальное эндопротезирование левого тазобедренного сустава эндопротезом гибридным фирмы Zimmer (VerSys ET, + ZCA) (США). Послеоперационный период протекал гладко. Больной адаптирован к самостоятельной ходьбе на костылях, в т.ч. по лестнице. Осмотр через 2,5 года после операции. Жалоб не предъявляет. Ходит с дополнительной опорой на трость. Движения в суставах удовлетворительные. На рентгенограммах признаков нестабильности имплантов нет. Оценка по шкале Харриса – 84 балла (Рис. 1).
Клинический пример 2.
Больная Т. 73 лет, поступила на лечение в ортопедическое отделение ОКБ г. Саратова 03.04.2007 г. Д-з: Межвертельный перелом правой бедренной кости, перелом малого вертела со смещением отломков. 04.04.2007 операция – тотальное эндопротезирование правого тазобедренного сустава эндопротезом цементным ревизионным фирмы ЭСИ. Послеоперационный период протекал гладко. Больная адаптирована к самостоятельной ходьбе на костылях. 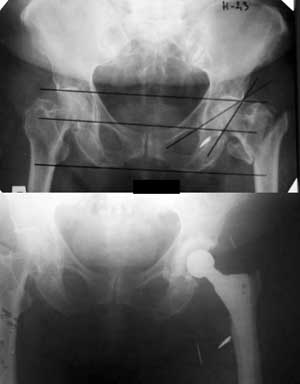 Осмотр через 2 года после операции. Жалоб не предъявляет. Ходит без дополнительной опоры. Движения в суставах удовлетворительные. На рентгенограммах признаков нестабильности нет. Оценка по шкале Харриса – 86 баллов (Рис. 2).
Осмотр через 2 года после операции. Жалоб не предъявляет. Ходит без дополнительной опоры. Движения в суставах удовлетворительные. На рентгенограммах признаков нестабильности нет. Оценка по шкале Харриса – 86 баллов (Рис. 2).
Выводы:
1. У пациентов пожилого возраста с переломами проксимального отдела бедренной кости оптимальным лечением является тотальное эндопротезирование тазобедренного сустава. Отказы в госпитализации и оперативном лечении таких больных должны быть строго мотивированы.
2. Тотальное эндопротезирование тазобедренного сустава, выполненное в ранние сроки (оптимально первые сутки с момента травмы), позволяет активизировать пострадавших, снизить количество послеоперационных осложнений, летальность и адаптировать больных к самостоятельной и активной жизни на достаточно длительный период.
