Эндопротезирование локтевого сустава у молодых пациентов
Заболевания и травмы локтевого сустава, приводящие к тяжелым последствиям, встречаются достаточно часто и составляют 5,5-9,7 % и 11,4-20 % соответственно [1, 3, 8, 11, 20]. Это связано как со сложными топографоанатомическими и функциональными особенностями локтевого сустава, так и со специфическими особенностями биомеханики, кровоснабжения и иннервации [7, 9, 13, 19]. Известно, что даже незначительная травма локтевого сустава без переломов костей, нарушения конгруэнтности суставных поверхностей, повреждений мышечно-связочного аппарата могут приводить к тяжелым осложнениям, таким как оссификация сустава, контрактуры различной степени тяжести, анкилозы [5, 10, 12, 15, 16]. Многочисленные консервативные и хирургические методы лечения тяжелых заболеваний и травм локтевого сустава часто малоэффективны, а иногда приводят к противоположному эффекту [4, 17, 18].
Решение о замене локтевого сустава на эндопротез принимается хирургом гораздо тяжелее, чем, например, тазобедренного или коленного сустава. Это связано как с меньшим опытом, накопленным хирургами по проведению таких операций, так и с крайне скудными данными в большинстве регистров данных об отдаленных результатах по имплантации локтевых суставов. Когда речь идет о замене локтевого сустава у молодого пациента, сомнения в правильности выбора лечебной тактики возрастают на несколько порядков. И все же, не так редко возникают ситуации, при которых кроме эндопротезирования локтевого сустава трудно предложить альтернативный метод лечения. Именно на таких ситуациях, у молодых пациентов, мы и хотим остановиться.
Цель исследования
Оптимизировать результаты лечения тяжелых травм и их последствий, а также заболеваний локтевого сустава у молодых пациентов, оценить ближайшие и среднесрочные результаты эндопротезирования локтевого сустава у молодых пациентов.
Материалы и методы
Под нашим наблюдением находилось 56 больных моложе 40 лет (23,7 % от всех оперированных), которым выполнено эндопротезирование локтевого сустава. Среди них мужчин 24 и женщин – 32. Показания к замене локтевого сустава и количество выполненных операций при различной патологии у молодых пациентов представлены в таблице 1.
Таблица 1. Показания к эндопротезированию локтевого сустава и количество выполненных операций у молодых пациентов
| Нозологические формы | Количество операций | |
| 1 | Несросшиеся и неправильно сросшиеся переломы и вывихи костей, составляющих локтевой сустав, ложные суставы, дефект-псевдоартрозы мыщелков плечевой кости, сопровождающиеся артрозом локтевого сустава 3-4 ст., тяжелыми контрактурами, анкилозами или «болтающимися суставами» |
38 |
| 2 | Ревматоидный артрит с преимущественным поражением локтевого сустава III-IV ст. по классификации Kelgren (1956), артрозы локтевого сустава 3-4 ст., анкилозы любой этиологии |
11 |
| 3 | Дефекты и опухоли костей, составляющих локтевой сустав | 7 |
| Всего | 56 |
Из анализа таблицы следует, что у молодых пациентов с острой травмой, даже с самыми тяжелыми повреждениями костей, составляющих локтевой сустав (С2-3 типа), эндопротезирование не выполнялось ни разу. Большинство операций выполнено по поводу последствий травм локтевого сустава у больных, перенесших от одной до 5-7 различных операций остеосинтеза или лечившихся консервативно. Они составили 67,9 % от всех оперированных. Тяжелые деформации локтевого сустава, образовавшиеся вследствие несросшихся или неправильно сросшихся переломов и вывихов костей, составляющих локтевой сустав, ложные суставы, дефект-псевдоартрозы мыщелков плечевой кости, сопровождающиеся артрозами локтевого сустава 3-4 ст., тяжелыми контрактурами, анкилозами или «болтающимися суставами» мы считали неперспективными для остеосинтеза. Больные молодого возраста с заболеваниями локтевого сустава не травматического генеза, которым выполнено эндопротезирование, составили 32,1 %, из них большинство пациентов длительное время страдали ревматоидным артритом и другими системными заболеваниями. Показаниями к операцииу этих больных были артрозы локтевого сустава 3-4 ст., (по Kelgren, 1956), анкилозы любой этиологии.
Противопоказания к эндопротезированию локтевого сустава у молодых пациентов были обычными к выполнению операций такого объема и определялись, в первую очередь, соматическим статусом больного, адекватным восприятием им своего положения, адекватным психическим статусом. К абсолютным противопоказаниям к операции эндопротезирования локтевого сустава мы отнесли воспалительные очаги в области планируемой операции, в отдаленных участках организма (решалось индивидуально), генерализованная инфекция в анамнезе (решалось индивидуально), хроническая сердечнолегочная, почечная недостаточность с декомпенсацией более III степени (решалось индивидуально), любые острые заболевания на момент планируемой операции; ожирение более 3 ст. (решалось индивидуально), сахарный диабет декомпенсированный (после компенсации сахарного диабета).
Предоперационное обследование включало в себя стандартную рентгенографию в 2-х проекциях, КТ локтевых суставов, при необходимости – электронейромиографию, допплерографию. Клинико-лабораторное и инструментальное исследование проводилось в стандартном объеме для операций такого уровня и степени сложности.
Для операции тотального эндопротезирования локтевого сустава мы использовали импланты фирмы Эндосервис (Россия) в 21 случае и Cоonrad-Morray фирмы Zimmer (США) в 35, а также наборы специальных инструментов этих же фирм. Оба эндопротеза – связанной конструкции, фиксация компонентов, в зависимости от индивидуальной ситуации – цементная или бесцементная. Конструкция эндопротезов ЭСИ и Cоonrad-Morray позволяют восстановить практически полный объем сгибания и разгибания в локтевом суставе (180-40-50°) и ротационные движения до 10-15°.
Методика операции
Оптимальное положение больного на столе – на животе с отведенной на приставной столик рукой и валиком под локтевым суставом. Однако положение больного на спине с рукой, свободно лежащей на грудной клетке, также достаточно удобно. Обезболивание – ЭТН. Кровоостанавливающий жгут накладывается на границе средней и верхней трети плеча. Разрезом по задней поверхности локтевого сустава, отступя 10 см вверх от локтевого отростка на плече и до 6-7 см вниз от локтевого отростка по гребню локтевой кости, рассекается кожа, подкожная клетчатка. В борозде между локтевым отростком и внутренним мыщелком плечевой кости выделяется локтевой нерв на протяжении 3-4 см и берется на резиновую держалку. На плече рассекается поверхностная фасция и тупо расслаивается вдоль волокон медиальная головка трехглавой мышцы вплоть до плечевой кости, сухожилие трехглавой мышцы, которое прикрепляется к локтевому отростку, рассекается продольно на 1,5-2 см дистально. Локтевой отросток локтевой кости, мыщелки плечевой кости или крупные отломки и осколки поднадкостнично выделяются. Производится поперечная остеотомия локтевого отростка не более чем на 0,5 см, после чего вскрывается костномозговой канал локтевой кости. В зависимости от конкретной анатомической ситуации – наличие травмы костей, составляющих локтевой сустав, или при дегенеративных изменениях в самом суставе выполнялась поперечная остеотомия с удалением отломков и осколков при травме, П- или Г-образная – в других случаях. При значительном разрушении головки лучевой кости, которое часто наблюдается при ревматоидном артрите или тяжелых травматических повреждениях, головка резецировалась и замещалась эндопротезом головки лучевой кости. Вскрывались и разрабатывались до необходимого размера костномозговые каналы плечевой и локтевой костей. Устанавливались примерочные шаблоны плечевого и локтевого компонентов, которые соединялись временным фиксатором, и определялся объем и свобода движений в суставе. На цемент или с помощью бесцементной фиксации устанавливались постоянные компоненты эндопротеза и фиксировались в шарнирном механизме специальным фиксатором. Еще раз проверялись объем и свобода движений в суставе. Для локтевого нерва формировалось от дельное ложе, в котором он и ушивался. Это проводилось с целью исключения контакта локтевого нерва с костью или металлоконструкциями. Рана послойно ушивалась и активно дренировалась на 1 сутки.
В послеоперационном периоде локтевой сустав фиксировался мягкой повязкой в максимально разогнутом виде (до 170-180°) на 3-5 сут. (до спадения отека), затем дозированно начинали движения в суставе, доводя их до полного объема к исходу 2-3 недели. Больным назначались ЛФК, массаж мышц плеча, предплечья, кисти, а после снятия швов – гидромассаж и занятия в плавательном бассейне.
Результаты
Анализу были подвергнуты данные клинико-рентгенологического обследования 52 больных в период от 6 мес. до 10 лет после операции. В анализируемую группу вошли 25 мужчин и 27 женщин. По поводу последствий травм локтевого сустава прооперировано 35 пациентов. В связи с тяжелой патологией локтевого сустава нетравматического характера выполнено 17 операций. Оценка результатов проводилась по «Оценке хирургии локтя» (American elbow surgeons assessment & ASES, Richards R.R. et al., 1994). Тест позволяет оценить выраженность болевого синдрома, амплитуду движений в локтевом суставе, состояние сустава, силу руки и повседневную жизненную активность. Максимальное число баллов (100) по этой шкале соответствует нормальному состоянию локтевого сустава. Хорошие и отличные результаты при оценке от 6 мес. до 10 лет после операции (более 70 баллов) получены у 41 больного, что составило 78,8 % от всех лечившихся; удовлетворительные результаты (50-69 баллов) зафиксированы у 8 пациентов, соответственно, 15,4 % от всех лечившихся. Неудовлетворительный результат эндопротезирования отмечен у 3 больных (5,8 % от общего числа оперированных). Он был связан с развитием глубокого нагноения области эндопротеза, которое было купировано только после удаления конструкции и ревизионного эндопротезирования через 6 мес. – 1 год после операции.
Рентгенологическая оценка результатов лечения по Ewald в модификации О.А. Кудинова, В.И. Нуждина и соавт. [4] проводилась на основании анализа рентгенограмм в двух проекциях. Авторы выделяют четыре степени нестабильности фиксации: I степень – отсутствие миграции компонентов имплантата, отсутствие зон остеолиза – стабильное положение имплантата при качественной цементной фиксации или остеоинтеграция в случае применения бесцементной методики; II степень – отсутствие миграции компонентов, непрогрессирующий характер линий просветления при их суммарной ширине по зонам не больше 5 мм – стабильная фиброзная фиксация; III степень – отсутствие миграции компонентов или их смещение не больше 2°, суммарная ширина остеолиза по зонам 5-10 мм – состояние угрожающей нестабильности; IV степень – миграция имплантата больше 2°, суммарная ширина остеолиза по зонам больше 10 мм – явная нестабильность. Авторы метода предполагают применять рентгенологическую оценку результатов эндопротезирования, в основном, тазобедренного сустава. Мы использовали эту же методику для оценки состояния имплантов локтевого сустава цементной и бесцементной фиксации. Установлено, что в исследуемой группе больных нестабильность имплантов локтевого сустава II степени отмечена у 2 пациентов, что составило 3,8 % от общего числа обследованных (через 4 и 5 лет после операции). Нестабильность III степени диагностирована у 2 пациентов (5,8 %) через 6, 5 и 8 лет после эндопротезирования по поводу обширных посттравматических дефект – псевдоартрозов дистального отдела плечевой кости. Выявленные изменения послужили причиной коррекции консервативной терапии, показаний к ревизионным вмешательствам не отмечено.
Клинический пример 1. Больная А., 32 лет. Поступила в ортопедическое отделение ОКБ г. Саратова 06.08.2012 г. Диагноз: несросшийся перелом мыщелков левой плечевой кости, дефект-псевдоартроз проксимального отдела левой плечевой кости, лизис мыщелков левой плечевой кости (рис. 1.3).

Из анамнеза установлено, что в 2009 г. получила фрагментарнооскольчатый перелом мыщелков левой плечевой кости, перенесла 5 операций остеосинтеза различного характера (рис. 1.1, 1.2). 08.08.2012 выполнена операция – тотальное эндопротезирование левого локтевого сустава связанным эндопротезом ЭСИ (рис. 1.3). Послеоперационный период протекал гладко. Удовлетворительный объем движений в суставе достигнут через 2 недели после операции. Через 2 мес. после операции – функция сустава практически полная (рис. 1.4), боли нет. После операции прошло 2 года. Больная ведет активный образ жизни, самостоятельно водит автомобиль. Результатами операции довольна. Срок наблюдения больной 2,5 года.
Клинический пример 2. Больной А., 26 лет. Поступил в ортопедическое отделение ОКБ г. Саратова 09.07.2007 г. Диагноз: последствия огнестрельного ранения области левого локтевого сустава с полными дефектами дистального отдела плечевой кости, проксимального отдела лучевой и локтевой кости. Болтающийся локтевой сустав.
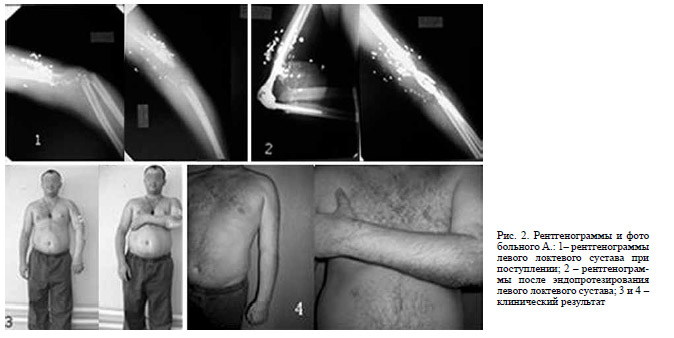
Дефект-псевдоартроз левого локтевого сустава (5-6 см), множественные инородные тела (осколки металла) мягких тканей области сустава (рис. 2.1). 11.07.2007 г. выполнена операция – тотальное эндопротезирование левого локтевого сустава эндопротезом ЭСИ (рис. 2.2). Послеоперационный период протекал гладко. Удовлетворительный объем движений в суставе достигнут через 14 дней после операции (рис. 2.3). Срок наблюдения больного – 7 лет. Ведет активный образ жизни. Результатами операции доволен.
Клинический пример 3. Больная Р., 27 лет. Оперирована в РНЦ «ВТО» им. Г.А. Илизарова (г. Курган) в октябре 2008 г. Диагноз: неправильно сросшиеся переломы правой плечевой кости в дистальной трети и правой локтевой кости в проксимальной трети, посттравматический анкилоз правого локтевого сустава (рис. 3.1).
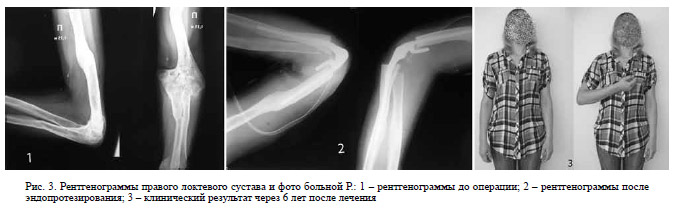
Выполнена операция – резекция локтевого сустава, тотальное эндопротезирование левого локтевого сустава эндопротезом Coonrad-Morrey фирмы Zimmer (рис. 3.2). Послеоперационный период протекал гладко. Удовлетворительный объем движений в локтевом суставе достигнут через 7-10 дней после операции. На рисунке 3.3 больная через 6 лет после операции. Результатами операции довольна.
Таким образом, эндопротезирование локтевого сустава у пациентов молодого возраста имеет ряд существенных особенностей. Показания к такой операции у этой категории пациентов обычно имеют место при осложнениях тяжелых травм локтевого сустава, несостоявшихся остеосинтезах, при последствиях тяжелых системных заболеваний с преимущественным поражением локтевого сустава. При планировании оперативного вмешательства необходимо учитывать активный образ жизни людей в молодом возрасте, возможные занятия спортом, повышенные физические нагрузки при работе и т.д. Предпочтение следует отдавать эндопротезам бесцементной фиксации или индивидуального изготовления. Кроме того, следует учитывать, что «срок жизни» современного эндопротеза составляет не более 15-20 лет. Оперируя больного молодого возраста, легко посчитать, что в идеальном случае первое ревизионное вмешательство будет необходимо в 40-летнем возрасте, а второе – к 50-55 годам. Дальнейший прогноз проблематичен. Об этом должен быть четко проинформирован как сам больной, так и его родственники. С другой стороны, при наличии соответствующих показаний, операция эндопротезирования локтевого сустава, бесспорно, дает положительный эффект. Она позволяет больному с тяжелой патологией верхней конечности в короткий срок и на длительное время восстановить нарушенную функцию, не быть ограниченным в социальном плане. После операции большинство пациентов ведут достаточно активный образ жизни – не ограничивают себя в работе, занимаются нетяжелыми видами спорта, фитнесом, плаванием, самостоятельно управляют автомобилем, вступают в брак. Таким образом, операция эндопротезирования локтевого сустава позволяет значительно расширить возможности больного как в бытовой, так и в физической, и социальной сфере, и в ряде случаев должна рассматриваться как метод выбора при тяжелой патологии локтевого сустава у пациентов молодого возраста.
Выводы
- Эндопротезирование локтевого сустава у молодых пациентов – высокотехнологичное хирургическое пособие, являющееся альтернативным традиционно применяемым, а в ряде случаев – методом выбора при лечении ряда тяжелых травм и заболеваний локтевого сустава, позволяющее в короткий срок получить хороший и продолжительный клинический результат.
- Показания к эндопротезированию локтевого сустава у молодых пациентов должны ставиться в самых крайних и тяжелых случаях, когда исчерпаны возможности других известных способов. При малейших сомнениях в правильности выбора метода хирургического пособия как у больного и его родственников, так и у самого хирурга – его лучше отложить.
Литература
- Городниченко А.И., Гусейнов Т.Ш., Усков О.Н. Лечение внутри- и околосуставных переломов дистального отдела плечевой кости методом чрескостного остеосинтеза // Повреждения при дорожно-транспортных повреждениях и их последствиях : материалы II Московского Междунар. конгр. травматологов и ортопедов. М., 2011. С. 271.
- Ключевский В.В., Хассан Бен Эль Хафи. Лечение около- и внутрисуставных переломов дистального отдела плечевой кости // Травматология и ортопедия России. 2010. № 3. С. 96-102.
- Ключевский В.В., Хассан Бен Эль Хафи. Профилактика контрактур локтевого сустава при консервативном лечении переломов дистального отдела плечевой кости // Современные повреждения и их лечение : материалы Междунар. науч.-практ. конф., посвящ. 200-летию со дня рождения Н.И. Пирогова. М., 2010. С. 410.
- Ключевский В.В., Хассан Бен Эль Хафи Профилактика контрактур локтевого сустава при оперативном лечении переломов дистального отдела плечевой кости // Современные повреждения и их лечение : материалы Междунар. науч.-практ. конф., посвящ. 200-летию со дня рождения Н.И. Пирогова. М., 2010. С. 313.
- Сравнение накостного и интрамедуллярного остеосинтеза при надмыщелковых переломах плечевой кости / В.А. Неверов, А.А. Хромов, К.С. Егоров, С.Н. Черняев, А.Д. Щеглов // Современные технологии в травматологии и ортопедии : материалы науч. конф. СПб., 2010. С. 31.
- Носивец Д.С. Сравнительные характеристики способов лечения переломов дистального метаэпифиза плечевой кости // Илизаровские чтения : материалы науч.-практ. конф. с междунар. участием, посвящ. 90-летию со дня рожд. акад. Г.А. Илизарова, 60-летию метода Илизарова, 40-летию РНЦ "ВТО". Курган, 2011. С. 242-243.
- Солдатов Ю.П., Аскаров С.Е. Комплексное лечение больных с остеоартрозом локтевого сустава // Илизаровские чтения : материалы науч.-практ. конф. с междунар. участием, посвящ. 90-летию со дня рожд. акад. Г.А. Илизарова, 60-летию метода Илизарова, 40-летию РНЦ "ВТО". Курган, 2011. С. 363-364.
- Amirfeyz R, Blewitt N.. Mid-term outcome of GSB-III total elbow arthroplasty in patients with rheumatoid arthritis and patients with post-traumatic arthritis. Arch Orthop Trauma Surg. 2009 Apr 17.
- R. Chandrabose v-osteotomy resection arthroplasty for bony ankylosed elbows – mid-term results // Materials SICOT 2011, XXV Triennial World Congress, Prague, Czech Republic, Abstract no.: 29664, P.247.
- B. Jiang total elbow replacement treatment for complex distal humerus fractures // Materials SICOT 2011, XXV Triennial World Congress, Prague, Czech Republic, Abstract no.: 30275, P.240.
- D. Kim, Y. Kim, B. Cho. The operative treatment using transolecranon approach with dual locking plate for unstable intercondylar fractures of humerus // Materials SICOT 2011, XXV Triennial World Congress, Prague, Czech Republic, Abstract no.: 28697, P.243.
- E. Malyshev, D. Gorschunov, S. Korolev. The system of complications prevention after functionreconstructive operations on the elbow // Materials SICOT 2011, XXV Triennial World Congress, Prague, Czech Republic, Abstract no.: 29558, P.674.
- H. Shin, K. Kim, J. Park. The clinical results of total elbow arthroplasty for ao type c3 distal humeral fracture in elderly // Materials SICOT 2011, XXV Triennial World Congress, Prague, Czech Republic, Abstract no.: 29437, P.241.
- Seyahi A, Atalar AC, Demirhan M. Anconeus arthroplasty: a salvage procedure in recurrent heterotopic ossification. Acta Orthop Traumatol Turc. 2009 Jan-Feb;43(1):62-6.
- H. Shin, K. Kim, Y. Jeon. The clinical usefulness of the minimal invasive ulnohumeral arthroplasty in mild to moderate arthritis patients in elbow // Materials SICOT 2011, XXV Triennial World Congress, Prague, Czech Republic, Abstract no.: 29428, P.248.
- Wong AS, Baratz ME. Elbow fractures: distal humerus. J Hand Surg Am. 2009 Jan;34(1):176-90.
- M. Xiang. One-stage reconstruction the stability of elbow with bilateral approaches in the treatment of elbow terrible triad // Materials SICOT 2011, XXV Triennial World Congress, Prague, Czech Republic, Abstract no.: 28602, P.244.
References
- Gorodnichenko A.I., Guseinov T.Sh., Uskov O.N. Lechenie vnutri- i okolosustavnykh perelomov distal'nogo otdela plechevoi kosti metodom chreskostnogo osteosinteza [Treatment of intra- and periarticular fractures of distal humerus by transosseous osteosynthesis method] // Povrezhdeniia pri dorozhnotransportnykh povrezhdeniiakh i ikh posledstviiakh : materialy II Moskovskogo Mezhdunar. kongr. travmatologov i ortopedov [Materials of II Moscow International Congress of traumatologists and orthopedists]. M., 2011. S. 271.
- Kliuchevskii V.V., Khassan Ben El' Khafi. Lechenie okolo- i vnutrisustavnykh perelomov distal'nogo otdela plechevoi kosti [Treatment of peri- and intraarticular fractures of distal humerus] // Travmatol. i Ortop. Rossii. 2010. N 3. S. 96-102.
- Kliuchevskii V.V., Khassan Ben El' Khafi. Profilaktika kontraktur loktevogo sustava pri konservativnom lechenii perelomov distal'nogo otdela plechevoi kosti [Prevention of the elbow contractures in conservative treatment of distal humeral fractures] // Sovremennye povrezhdeniia i ikh lechenie : materialy Mezhdunar. nauch.-prakt. konf., posviashch. 200-letiiu so dnia rozhdeniia N.I. Pirogova [Modern injuries and their treatment: Materials of the International Scientific-and-practical Conference devoted to N.I. Pirogov’s 200th anniversary]. M., 2010. S. 410.
- Kliuchevskii V.V., Khassan Ben El' Khafi. Profilaktika kontraktur loktevogo sustava pri konservativnom lechenii perelomov distal'nogo otdela plechevoi kosti [Prevention of the elbow contractures in surgical treatment of distal humeral fractures] // Sovremennye povrezhdeniia i ikh lechenie : materialy Mezhdunar. nauch.-prakt. konf., posviashch. 200-letiiu so dnia rozhdeniia N.I. Pirogova [Modern injuries and their treatment: Materials of the International Scientific-and-practical Conference devoted to N.I. Pirogov’s 200th anniversary]. M., 2010. S. 313.
- Sravnenie nakostnogo i intramedulliarnogo osteosinteza pri nadmyshchelkovykh perelomakh plechevoi kosti [The comparison of internal and intramedullary osteosynthesis for epicondylic humeral fractures] / V.A. Neverov, A.A. Khromov, K.S. Egorov, S.N. Cherniaev, A.D. Shcheglov // Sovremennye tekhnologii v travmatologii i ortopedii : materialy nauch. konf. [Current Technologies in Traumatology and Orthopaedics: Materials of scientific conference]. SPb., 2010. S. 31.
- Nosivets D.S. Sravnitel'nye kharakteristiki sposobov lecheniia perelomov distal'nogo metaepifiza plechevoi kosti [Comparative characteristics of the ways of treating fractures of distal humeral meta-epiphysis] // Ilizarovskie chteniia : materialy nauch.-prakt. konf. s mezhdunar. uchastiem, posviashch. 90-letiiu so dnia rozhd. akad. G.A. Ilizarova, 60-letiiu metoda Ilizarova, 40-letiiu RNTs "VTO" [The Ilizarov lectures: Materials of scientific-and-practical conference with international participation, devoted to Academician G.A. Ilizarov’s 90th anniversary, 60th anniversary of the Ilizarov method, and 40th anniversary of RISC RTO]. Kurgan, 2011. S. 242-243.
- Soldatov Iu.P., Askarov S.E. Kompleksnoe lechenie bol'nykh s osteoartrozom loktevogo sustava [Complex treatment of patients with the elbow osteoarthrosis] // Ilizarovskie chteniia : materialy nauch.-prakt. konf. s mezhdunar. uchastiem, posviashch. 90-letiiu so dnia rozhd. akad. G.A. Ilizarova, 60-letiiu metoda Ilizarova, 40-letiiu RNTs "VTO" [The Ilizarov lectures: Materials of scientific-and-practical conference with international participation, devoted to Academician G.A. Ilizarov’s 90th anniversary, 60th anniversary of the Ilizarov method, and 40th anniversary of RISC RTO]. Kurgan, 2011. S. 363-364.
- Amirfeyz R, Blewitt N.. Mid-term outcome of GSB-III total elbow arthroplasty in patients with rheumatoid arthritis and patients with post-traumatic arthritis // Arch. Orthop Trauma Surg. 2009. Vol. 129, No 11. P. 1505-1510.
- Chandrabose R. V-osteotomy resection arthroplasty for bony ankylosed elbows – mid-term results // SICOT. Materials of XXV Triennial World Congress, Prague, Czech Republic, 2011. Abstract no.: 29664, P.247.
- Jiang B.Total elbow replacement treatment for complex distal humerus fractures // SICOT. Materials of XXV Triennial World Congress, Prague, Czech Republic, 2011. Abstract no.: 30275, P.240.
- Kim D., Kim Y., Cho B. The operative treatment using transolecranon approach with dual locking plate for unstable intercondylar fractures of humerus // SICOT. Materials of XXV Triennial World Congress, Prague, Czech Republic, 2011. Abstract no.: 28697, P.243.
- Malyshev E., Gorschunov D., Korolev S.. The system of complications prevention after function reconstructive operations on the elbow // SICOT. Materials of XXV Triennial World Congress, Prague, Czech Republic, 2011. Abstract no.: 29558, P. 674.
- Shin H., Kim K., Park J. The clinical results of total elbow arthroplasty for AO type C3 distal humeral fracture in elderly // SICOT. Materials of XXV Triennial World Congress, Prague, Czech Republic, 2011. Abstract no.: 29437, P.241.
- Seyahi A., Atalar A.C., Demirhan M. Anconeus arthroplasty: a salvage procedure in recurrent heterotopic ossification // Acta Orthop. Traumatol. Turc. 2009. Vol. 43, No 1. P. 62-66.
- Shin H., Kim K., Jeon Y. The clinical usefulness of the minimal invasive ulnohumeral arthroplasty in mild to moderate arthritis patients in elbow // SICOT. Materials of XXV Triennial World Congress, Prague, Czech Republic, 2011. Abstract no.: 29428, P.248.
- Wong A.S., Baratz M..E. Elbow fractures: distal humerus // J. Hand Surg. Am. 2009. Vol. 34, No 1. P. 176-190.
- Xiang M. One-stage reconstruction the stability of elbow with bilateral approaches in the treatment of elbow terrible triad // SICOT. Materials of XXV Triennial World Congress, Prague, Czech Republic, 2011. Abstract no.: 28602, P.244.
Сведения об авторах
- Слободской Александр Борисович – Областная клиническая больница, г. Саратов, д. м. н., заведующий отделением ортопедии; e-mail: slobodskoy59@mail.ru.
- Прохоренко Валерий Михайлович – ФБУ «Новосибирский НИИТО», заместитель директора по лечебной и научной работе, Новосибирский ГМУ, заведующий кафедрой травматологии и ортопедии, д. м. н., профессор, заслуженный врач РФ.
- Бадак Игорь Сергеевич – Областная клиническая больница, г. Саратов, врач отделения ортопедии.
- Воронин Иван Владимирович – Областная клиническая больница, г. Саратов, врач отделения ортопедии, к. м. н.
- Дунаев Алексей Георгиевич – Областная клиническая больница, г. Саратов, врач отделения ортопедии.
- Лежнев Андрей Георгиевич – Саратовский ГМУ, ассистент кафедры анестезиологии и ортопедии, к. м. н.
Information about the authors
- Slobodskoi Aleksandr Borisovich – RegionalClinical Hospital, Saratov, Head of the Department of Orthopaedics, Doctor of Medical Sciences; e-mail: slobodskoy59@mail.ru.
- Prokhorenko Valerii Mikhailovich – FBI The Novosibirsk Scientific Research Institute of Traumatology and Orthopaedics, Deputy Director on medical and scientific work, The Novosibirsk State Medical University, Head of the Department of Traumatology and Orthopaedics, Doctor of Medical Sciences, Professor, Honored Doctor of the Russian Federation, Novosibirsk.
- Badak Igor' Sergeevich – RegionalClinical Hospital, Saratov, Department of Orthopaedics, a physician.
- Voronin Ivan Vladimirovich – RegionalClinical Hospital, Saratov, Department of Orthopaedics, a physician, Candidate of Medical Sciences.
- Dunaev Aleksei Georgievich – RegionalClinical Hospital, Saratov, Department of Orthopaedics, a physician.
- Lezhnev Andrei Georgievich –the Saratov State Medical University, Department of Anesthesiology and Orthopaedics, an assistant, Candidate of Medical Sciences.
