Артериальная эмболизация
Артериальная эмболизация — высокотехнологичный малоинвазивный метод рентгеноэндоваскулярной хирургии, позволивший существенно расширить возможности лечения больных с опухолями, сопровождающимися развитием патологической артериальной сети, что часто ведет к массивной операционной кровопотере. В костной онкологии этот метод используется как паллиативный, дающий возможность редуцировать кровоснабжение метастатических опухолевых очагов с целью уменьшения их размеров, купирования болевого синдрома и улучшения качества жизни пациентов с запущенными стадиями рака.
В последние годы чаще появляются сообщения об использовании артериальной эмболизации при лечении больных с опухолями костей различной природы как компонент хирургического или комбинированного лечения пациентов с гиперваскуляризованными опухолями.
В связи с этим мы хотим поделиться своим опытом лечения больных с первичными и метастатическими поражениями костей конечностей, которым в плане предоперационной подготовки применялась артериальная эмболизация опухоли.
С 2005 года под нашим наблюдением находилось 34 пациента с опухолями костей нижних конечностей различной этиологии и локализации. Мужчин 19, женщин 15. Возраст от 32 до 79 лет, в среднем 49±5,3.
| Вид опухоли | Количество больных | |
| 1 |
Первичные злокачественные опухоли |
9 |
| 2 |
Метастатические поражения костей |
16 |
| 3 |
ОБК |
9 |
| ВСЕГО | 34 |
| Локализация опухоли | Количество больных | |
| 1 |
Проксимальный отдел бедренной кости |
22 |
| 2 |
Дистальный отдел бедренной кости |
7 |
| 3 |
Проксимальный отдел большеберцовой кости |
5 |
| ВСЕГО | 34 |
Как видно из таблиц преобладали метастатические поражения костей и связанные с этим патологические переломы околосуставной локализации. Реже встречались ОБК, остеогенные и фибросаркомы.
Всем больным проводилось хирургическое лечение – резекция опухоли с замещением дефекта онкологическими эндопротезами. Всего выполнено эндопротезирований тазобедренного сустава 22 и коленного сустава 12. Артериальная эмболизация опухолей перед операцией выполнена у 14 пациентов (1 группа). Контрольную группу составили 17 больных, которым эмболизации сосудов опухоли не проводилось (2 группа).
Первичные злокачественные опухоли диагностированы у 9 больных (хондросаркома — у 4, гигантоклеточная опухоль — у 3, остеогенная саркома — у 2). Метастазы рака (молочной железы, почки, простаты, матки, из не выявленного первичного очага) в костях нижних конечностей обнаружены у 16 пациентов. ОБК диагностирована в 9 случаях.
Предоперационное обследование включало рентгенографию пораженного отдела скелета, компьютерную или магнитно-резонансную томографию, и верификацию диагноза по результатам гистологического и цитологического исследования.
Ангиографическое исследование опухоли выполнялось непосредственно за несколько часов перед основной операцией. Стандартным доступом производилась обзорная артериография области нахождения опухоли. Далее контрастирование сосудов проводилось непосредственно в зоне кровоснабжения патологического очага. В нем создавалась максимальная концентрация контрастного вещества. Обычно, в области опухоли имелся очаг гиперваскуляризации. В нем идентифицировали артерии первого порядка, последовательно проводили их катетеризацию, ангиографию и эмболизацию.
Для эндоваскулярных операций использовали ангиографический комплекс Toshiba CAS-8000V. Для окклюзии использовали гранулы поливинилалкоголя (РVА) фирмы СООК и окклюзирующие спирали WСЕ и IMWСЕ той же фирмы. Обычно на одного больного расходовалось от 50 до 200 мг гранул РVА и окклюзирующих спиралей — от 1 до 8.
В зависимости от ангиографической картины зависел выбор эмболизирующего агента. При хорошо развитой капиллярной сети в патологическом очаге вводили гранулы РVА диаметром от 100 до 500 мкм — до прекращения кровотока в дистальных отделах. Затем имплантировали окклюзирующие спирали в артерии второго и первого порядка. Если при контрольной артериографии патологического очага определялось сохранение кровотока в нем, проводилась дополнительная эмболизация гранулами РVА. При менее выраженной капиллярной сети окклюзию выполняли только окклюзирующими спиралями, а после контрольной артериографии, при необходимости проводили дополнительную эмболизацию. Таким образом, мы добивались максимального полного прекращения патологического кровотока в области опухоли.
Основная операция выполнялась через 1 – 3 часа после эмболизации сосудов опухоли. Резекция патологического очага и замещение костного дефекта выполнялась с использованием онкологических эндопротезов коленного сустава (12 операций) и тазобедренного сустава (22 операции)
Эффективность артериальной эмболизации оценивалась по величине интраоперационной кровопотери и послеоперационной – по дренажам. Контрольную группу составили 17 больных, оперированные по поводу первичных опухолей и метастатических поражений костей нижних конечностей, которым перед операцией не выполнялась артериальная эмболизация.
| 1 группа | 2 группа | |||||
| Кровопотеря | Интрао-пераци-онная | Послео-пераци-онная | Общая | Интрао-пераци-онная | Послео-пераци-онная | Общая |
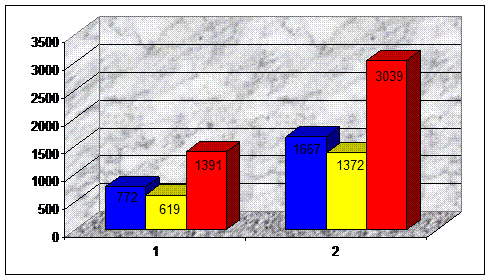
| Тазобедрен-ный сустав | 772 ± 314 | 619 ± 290 | 1391 ± 394 | 1667 ± 434 | 1372 ± 398 | 3039 ± 797 |
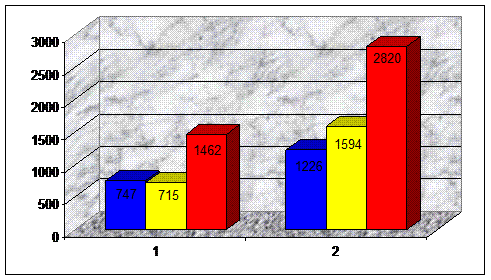
| Коленный сустав | 747 ± 197 | 715 ± 302 | 1462 ± 319 | 1226 ± 402 | 1594 ± 495 | 2820 ± 456 |
Объем кровопотери при онкологическом эндопротезировании тазобедренного сустава:
Объем кровопотери при онкологическом эндопротезировании коленного сустава:
Таким образом, артериальная эмболизация является высокоэффективным малоинвазивным методом в комплексном лечении больных с первичными опухолями и метастатическими поражениями костей конечностей. Применение метода существенно снижает объем интра - и послеоперационной кровопотери, сокращает продолжительность операции. Осложнений при применении метода эндоваскулярных окклюзий опухолей костей конечностей мы не наблюдали.
